Sommaire
Sommaire
- Comment sont vécus les symptômes par les patients atteints d’herpès génital ?
- Plus d’un tiers des adultes seraient touchés !
- Une méconnaissance flagrante…
- … Même en cas d’herpès génital
- Une forte attente du Grand Public
- L’herpès, qu’est-ce que c’est ?
- 5 idées reçues à débusquer
- 8 conseils pour mieux vivre l’herpès
- Comment est faite la prise en charge de la maladie chez ces patients atteints d’herpès génital?
L’Herpès un mot bien connu… mais des maux toujours méconnus qui touchent pourtant plus de 10 millions de personnes !
L’Association Herpès a mis en place avec l’institut Ipsos un dispositif d’enquête de grande ampleur pour mieux cerner la prévalence, les connaissances, l’image et les processus de prise en charge de l’herpès. (année 2005).
Il s’agit d’une étude menée par téléphone par l’institut Ipsos auprès de plus de 10 000 Français et plus de 1 700 médecins !
Un échantillon de 10.129 personnes, représentatives de la population française de plus de 18 ans a été interrogé pour mesurer la prévalence. Parmi cette population, un sous groupe de 1005 personnes a répondu au questionnaire de connaissance sur l’herpès. Un dernier sous groupe de 152 patients atteints d’herpès génital a répondu à un questionnaire détaillé sur la maladie. Les éléments suivants reprennent quelques unes de leurs réponses.
L’herpès est une maladie bien connue du grand public. En effet, 76 % des personnes interviewées ont entendu parler de l’herpès et 96 % connaissent le bouton de fièvre (herpès labial). Cependant, 3% seulement des français citent spontanément l’herpès comme une maladie infectieuse et 10 % comme une maladie sexuellement transmissible. L’herpès arrive loin derrière la grippe et le SIDA mais aussi derrière la syphilis (qui ne représente que quelques dizaines de personnes en France), les hépatites et la blennorragie.
Ce baromètre Ipsos a permis de mettre en évidence plusieurs points-clés : Si l’on se fie aux symptômes ressentis par les personnes interrogées, près de 17 000 000 Français (soit plus d’un tiers de la population adulte) seraient atteints d’herpès.
A peine un quart de ces personnes ont vu leur diagnostic confirmé par un médecin.
Les deux-tiers des Français s’estiment insuffisamment informés au sujet de l’herpès.
Et si tout le monde ou presque a entendu parler du bouton de fièvre, bien peu de gens connaissent les différentes formes ou les modes de transmission de l’herpès.
5 chiffres clés au sujet de l’herpès
- 38,5 % de la population française adulte est atteinte d’au moins un type d’herpès – ou de symptômes d’herpès.
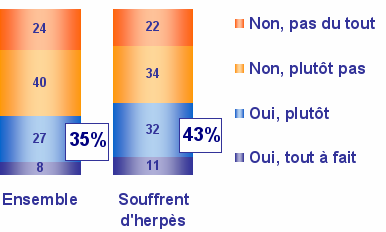
- Seuls 35 % des personnes interrogées se sentent suffisamment informés au sujet de l’herpès.
- 58 % des Français seulement pensent qu’un bouton de fièvre peut être contagieux.
- Seuls 49 % des personnes atteintes d’herpès génital pensent qu’elles peuvent contaminer d’autres personnes.
- 54 % d’entre elles n’utilisent jamais de préservatif au moment des crises.
L’herpès est perçu comme contagieux par une large majorité de patients surtout pour l’herpès génital (95%). Les jeunes (18-24 ans) ont plutôt moins conscience que leur aînés de son caractère sexuellement transmissible. La contagiosité de l’herpès oculaire est perçue par 60 % des patients, le mécanisme d’auto-contamination étant prépondérant à partir d’un herpès oro-facial.
Parmi les patients atteints d’herpès génital, une large méconnaissance ou une négation du mode de transmission apparaît clairement. En effet, si 27 % des patients déclarent avoir attrapé la maladie au travers d’un contact avec un porteur de la maladie, 16 % d’entre eux pensent que cela est du à un état physique ou psychologique, 10 % pensent qu’ils l’ont attrapé dans un lieu public et 40 % ne savent pas.
La transmission étant le plus souvent inapparente, la confusion souvent faite entre les circonstances d’apparition des symptômes et les modalités de contamination est aisément compréhensible
Encore beaucoup d’efforts à faire
Les résultats de ce baromètre confortent l’Association Herpès dans ses objectifs d’améliorer les connaissances sur cette maladie, de développer une communication ciblée auprès du grand public et des médecins, ainsi que des actions en faveur d’une meilleure prise en charge de l’herpès.
Car l’herpès reste encore à l’heure actuelle un véritable enjeu de santé publique. Avec plus d’un tiers de la population touchée, avec les risques de propagation et de complications rares, mais parfois très graves de l’herpès, il est plus que jamais nécessaire de faire en sorte que le public soit convenablement informé sur cette maladie.
Un travail d’information reste à faire, et la lecture attentive du reste de ce site pourrait permettre d’apporter des réponses claires et détaillées.
Comment sont vécus les symptômes par les patients atteints d’herpès génital?
Lors de la première crise, 88 % des patients ont ressentis des gênes d’ordre physique (démangeaisons, brûlures, douleurs, picotements désagréables). Un tiers de ces mêmes patients se sont sentis mal informés et un quart a ressenti des difficultés d’ordre psychologiques.
A l’annonce du premier diagnostic, les réactions émotionnelles affectent presque tous les patients qui font état des sentiments suivants :
Et qu’en est-il lors des récurrences ?
Les récurrences ou récidives de poussés d’herpès génital concernent une large majorité de patients avec une moyenne d’une crise toutes les 2,3 années. Il est intéressant de constater que près d’un tiers des patients se sont déclarés non sujets aux récidives.
Lors des crises suivantes, pour un tiers des patients les répercussions physiques et psychiques se réduisent alors que pour un autre tiers de patients les problèmes reviennent avec la même intensité que lors de la première crise.
Au fil du temps, la gêne persiste chez près d’un patient sur 2 et la douleur chez plus d’un patient sur 4. Néanmoins, comparée à la première crise, la gêne et la douleur tendent à se réduire sensiblement.
Plus d’un tiers des adultes seraient touchés !
L’étude menée par l’institut Ipsos a été réalisée auprès d’un échantillon de 10 129 personnes, par téléphone, du 8 février au 25 mars 2005. Le taux de participation a été de plus de 78 %. Les questions recherchaient l’existence d’un herpès soit symptomatique (présence de signes laissant penser à un herpès), soit clairement identifié par le patient, soit diagnostiqué par un médecin.
Un sous-échantillon de 1005 personnes a répondu à un questionnaire de connaissances sur l’herpès. Enfin, 152 personnes atteintes d’herpès génital ont accepté de répondre à un questionnaire détaillé sur la prise en charge et la façon dont elles vivent leur maladie.
L’échantillon principal a fait ressortir une grande prévalence de l’herpès, puisque selon les projections, plus de 38 % de la population française serait atteint d’une forme d’herpès. Soit près de 17 000 000 d’individus ! Cependant ils ne seraient pas plus de 4 millions à avoir vu leur diagnostic confirmé par un médecin :
| Herpès labial | Herpès génital | Herpès oculaire | ||
| Total | 16 200 000 | 966 000 | 351 000 | |
| Symptomatique | 15 674 000 | 702 000 | 16 900 000 individus présentent des symptômes évocateurs d’au moins un type d’herpès | |
| Identifié par le patient | 6 981 000 | 615 000 | ||
| Diagnostiqué par un médecin | 3 381 000 | 439 000 | ||
On relève des différences considérables selon le sexe de la personne interrogée. Les symptômes d’herpès au cours de la vie sont plus fréquents chez les femmes (40,2 %) que chez les hommes (30,8 %). Les femmes sont surtout plus nombreuses à savoir ou à considérer qu’elles sont atteintes (20,3 % contre 11,1 %), et à avoir été diagnostiquées par un médecin (10,1 % contre 5,0 %).
Une méconnaissance flagrante…
Un mot bien connu du grand public… Mais que ces maux sont méconnus ! La « notoriété » totale de l’herpès s’établit à 96 %, bouton de fièvre compris. Mais seuls 76 % des personnes interrogées ont réellement entendu parler de l’herpès proprement dit.
De fait, quand on demande aux gens de citer spontanément les maladies virales contagieuses qu’ils connaissent, l’herpès n’est cité que par 3 % de la population, alors que la grippe arrive en tête avec 56 %, suivi du sida avec 48 %. En matière de maladies sexuellement transmissibles, lors du même exercice, l’herpès ne recueille que 10 % de citation, contre 89 % pour le sida et 24 % pour la syphilis.
Les opinions sont divergentes également en termes de gravité perçue – le bouton de fièvre est jugé peu grave alors que l’herpès labial est jugé grave par 53 % des gens – et de contagiosité perçue – le bouton de fièvre serait contagieux pour 58 % contre 85 % pour l’herpès labial.
De même, on observe un flou similaire concernant les modes de transmission. A la question « Comment attrape-t-on l’herpès ? », les réponses ne sont pas toujours justes :
Ainsi les modes de transmissions sont un aspect mal voire très mal maîtrisé. Seules 58% des personnes interrogées savent que la transmission mère-enfant de l’herpès est possible lors de l’accouchement. De même, seuls 57% considèrent possible la transmission d’un herpès génital à un partenaire quand on a une crise d’herpès labial.
Enfin seuls 39 % savent que l’herpès peut-être transmis en dehors de crises. Ces méconnaissances sont à l’évidence susceptibles de mener à des conduites à risque en terme de transmission.
… Même en cas d’herpès génital
Même chez les 152 personnes atteintes d’herpès génital, la méconnaissance des modes de transmission est flagrante :
« Selon vous, comment avez-vous attrapé ce problème ou cette maladie ? »
| Lors d’un rapport sexuel | 19 | Oui |
| Suite à un contact avec un porteur | 2 | |
| Cela vient du stress | 7 |
! |
| Irritation | 7 | |
| Cela vient de la fatigue | 3 | |
| Dans un lieu sale, toilettes publiques | 7 |
Non ! |
| A la piscine/sauna | 2 | |
| A l’hôpital | 2 | |
| C’est héréditaire | 4 | |
| A cause d’un médicament | 3 | |
| Cela vient tout seul | 2 | |
| Autre | 3 | |
| NSP | 9 |
Et la faible utilisation des préservatifs confirme cette méconnaissance, puis que même si 90 % des médecins interrogés déclarent conseiller le port du préservatif, celui-ci reste un moyen de protection peu utilisé :
Et la faible utilisation des préservatifs confirme cette méconnaissance, puis que même si 90 % des médecins interrogés déclarent conseiller le port du préservatif, celui-ci reste un moyen de protection peu utilisé :
« Et concrètement, utilisez-vous un préservatif ? »
| Au moment des crises | En dehors des crises | |
| Systématiquement | 28 | 10 |
| De temps en temps | 8 | 16 |
| Jamais | 54 | 74 |
On note ainsi que les patients font aisément l’amalgame entre les modes de transmission réels de l’herpès et les facteurs déclenchant les crises…
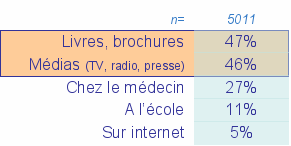
Plus spécifiquement, livres, brochures et médias ressortent comme les premiers vecteurs d’information, tandis que le médecin n’ a évoqué la question que pour un quart des cas :
« Où avez-vous déjà entendu parler de l’herpès ? »
Une forte attente du Grand Public
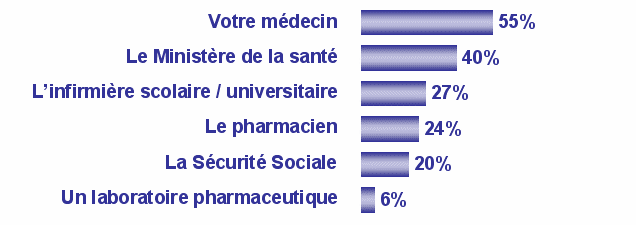
Pourtant, pour les 84 % de personnes qui souhaiteraient davantage d’information, la majorité souhaiterait que le médecin s’en charge :
« Selon vous, qui devrait apporter cette information ? »
Même les patients souffrant d’herpès génital (152 patients) sont en attente d’information ! Leur médecin ne leur a fourni une brochure que dans 18 % des cas. 58 % n’ont donc reçu aucune information complémentaire de leur médecin, alors que 81 % des patients ont jugé utiles ces sources complémentaires d’information.
Les médecins le reconnaissent eux-mêmes : seuls 44 % des généralistes déclarent fournir systématiquement une brochure à leur patient – un chiffre qui passe à 55 % chez les dermatologues et 64 % chez les gynécologues.
Le besoin d’information est pourtant criant, tant les interrogations des patients sont nombreuses. Parmi les questions qu’ils posent le plus souvent concernent la façon dont ils ont attrapé le virus, les risques de transmission, ainsi que les possibilités de traitement et de guérison.
L’herpès, qu’est-ce que c’est ?
L’herpès est une maladie infectieuse due au virus #Herpes Simplex (HSV). Il en existe deux souches : HSV1, responsable surtout de l’herpès labial (ou « bouton de fievre »), et HSV2, responsable de l’herpès génital. 70 % à 95 % de la population mondiale serait séropositive pour le HSV1, et en France le chiffre serait de 16,5 % pour HSV2, ce qui signifie que le système immunitaire a été exposé au virus.
Cependant tout le monde ne contracte pas forcément de crises d’herpès après y avoir été exposé. Selon sa agressivité, le virus peut provoquer des signes visibles de première infection (ou primo-infection) ; ou bien passer inaperçu, et établir son « quartier général » près de certains centres nerveux (dans le cou pour HSV1, dans le bas du dos pour HSV2) – c’est en fait le cas le plus fréquent, dans environ 80 % des herpès labiaux et 50 % des herpès génitaux.
Un mal insidieux
Quoi qu’il en soit, le virus une fois installé reste en permanence dans l’organisme. Durant les phases de latence, où il reste inactif, il attend un signal extérieur, un facteur déclenchant, pour regagner de sa virulence et provoquer une crise.
Ces crises visibles se caractérisent par l’apparition de vésicules en « bouquet » qui finit par former une croûte en quelques jours. Dans le cas de l’herpès génital, les vésicules sont souvent jaunâtres, les douleurs importantes et la guérison peut demander jusqu’à 3 semaines.
En général, ces lésions sont précédées de signes annonciateurs, ce que l’on appelle les prodromes : brûlures, picotements, démangeaisons… Mais attention, parfois la maladie s’arrête au stade prodrome : seuls des picotements ou une fatigue sont ressentis, et pourtant le virus est bien présent dans la salive !
Les facteurs déclenchant de l’herpès
Chaque patient, au fil des poussées, apprend à reconnaître les facteurs qui entraînent des récidives :
- Fièvre, grippe, rhume
- Stress, état dépressif, fatigue (le plus souvent cité)
- Traumatismes locaux (frottements, rapports sexuels, mouchages, soins dentaires…)
- Soleil
- Chaud, froid
Des localisations variées
On peut donc être contagieux sans le savoir, et un simple contact sur une zone lésée peut suffire… En fait, la contamination peut se faire d’une personne à l’autre, par contact sexuel non protégé pour HSV2, pour tout contact pour HSV1. Les rapports sexuels oraux peuvent également propager ce dernier : 20 % des herpès génitaux seraient dûs à HSV1.
Attention enfin à l’auto-contamination : le virus présent sur les doigts peut atteindre et provoquer des crises dans d’autres parties du corps, comme la bouche, le nez, les doigts, les paupières, les cuisses, les fesses ou l’anus. Il faut éviter de toucher les lésions, et surtout se laver régulièrement les mains.
L’œil et la paupière aussi sont susceptibles d’être touchés par le virus. L’herpès oculaire se manifeste au départ par une conjonctivite, des larmoiements, un gonflement des paupières et une photophobie (douleurs dues à la lumière). Cette forme d’herpès est particulièrement dangereuse lorsqu’elle devient chronique, avec beaucoup de rechutes, car il s’agit de la première cause de cécité d’origine infectieuse dans les pays industrialisés.
Des traitements, pas de guérison
Jusqu’à présent, aucun médicament ou vaccin n’est capable d’éradiquer complètement et définitivement le HSV. En fait, les antiviraux actuels n’agissent sur le virus que dans sa phase active, l’empêchant de se reproduire lors des crises – mais ils ne sont pas capables d’agir sur lui lorsqu’il est en sommeil dans les ganglions nerveux.
Il faut savoir que ces antiviraux sont d’autant plus efficaces qu’ils sont employés dès les prodromes – les premiers signes avant-coureurs. Ils permettent ainsi de réduire la durée des crises et de faciliter la cicatrisation. Dans certains cas (lorsqu’il s’agit d’un herpès génital récidivant plus de 6 fois par an), ces traitements peuvent être donnés à titre préventif.
Focus sur… l’herpès néonatal
Seuls 58 % des Français savent qu’une mère peut transmettre l’herpès à son bébé lors de l’accouchement. Ce mode de transmission représente pourtant 20 cas par an, soit 3 pour 100 000 naissances. Avec une bonne surveillance et des traitements préventif lors de l’accouchement, on peut prévenir une partie de ces contaminations. Mais le cas le plus dangereux reste la primo- infection au cours de la grossesse, qui peut par la suite augmenter le risque de mortalité et de séquelles neurologiques. Il faut par conséquent bien connaître le statut de son partenaire et prendre les précautions adéquates à tout moment avant l’accouchement !
5 idées reçues à débusquer
J’ai eu un bouton de fièvre, mais ça n’était pas de l’herpès, c’était la fatigue
FAUX. Le bouton de fièvre est une des manifestations les plus courantes de l’herpès. Les vésicules même petites sont donc contagieuses, et imposent des précautions indispensables. Il est vrai cependant que la fatigue, comme d’autres facteurs déclenchants (tels le stress, une maladie ou le soleil), peuvent déclencher une poussée d’herpès. Mais il ne faut pas confondre ces facteurs déclenchants avec la contamination en elle-même.
Du moment que je n’ai pas de vésicule ou de bouton, il n’y a pas de risque de transmission
FAUX. L’herpès est contagieux dès le stade des prodromes, c’est-à-dire des premiers signes annonciateurs (picotements, démangeaisons…). Dès cet instant, des mesures de prévention s’imposent pour éviter la transmission à d’autres… ou à soi-même. L’herpès peut aussi rester « silencieux », c’est-à-dire ne donner quasiment aucun symptôme tout en étant contagieux !
Herpès labial et herpès génital, c’est complètement différent
VRAI et FAUX. Alors que l’herpès labial vient du virus HSV1, la grande majorité des herpès génitaux sont liés à une autre souche du virus, HSV2. Cependant, 20 % des herpès génitaux sont dus à HSV1, l’herpès dit « labial ». On peut donc le transmettre aux parties génitales, à soi-même par auto-contamination, à son partenaire lors des rapports sexuels. D’où l’importance de respecter certaines précautions, et de bien prévenir son partenaire de sa situation vis-à-vis de l’herpès.
En parler à son médecin, c’est tout de même un peu gênant…
VRAI… et FAUX. Nombreux sont les patients qui hésitent avant de parler de leurs symptômes devant un médecin – d’autant plus s’il s’agit d’herpès génital. Sentiment de gêne ou de honte prévalent souvent dans ces cas là. C’est pourtant une erreur grave, car il est très important de dépister l’herpès et de le soigner, pour éviter au maximum les contaminations, les facteurs de récidive et les complications potentiellement sérieuses.
A part l’aspect « pas très joli » et des douleurs passagères, l’herpès finalement ça n’est pas si grave que ça…
FAUX. En plus du risque de contaminer ses partenaires et sa famille, le patient souffrant d’herpès s’expose à des complications sévères. Celles-ci peuvent aller de la méningo-encéphalite (un forme de méningite potentiellement mortelle) à la cécité dans les cas d’herpès oculaire. Il est donc essentiel de bien traiter l’herpès… dans toutes ses formes !
8 conseils pour mieux vivre l’herpès
-
En cas d’herpès facial (lèvre, bouche, nez, yeux)
Eviter l’auto-contamination. En se lavant scrupuleusement les mains, car les doigts, en contact avec les lésions, peuvent conduire le virus vers d’autres parties du corps. En cas d’herpès oculaire, attention les yeux ! Surtout ne pas frotter ses yeux, et éviter autant que possible le port de lentilles.
Réagir vite, dès les premiers signes. Le virus est alors déjà présent dans la salive : évitez donc les baisers et les rapports sexuels buccaux, les contacts avec les personnes fragiles (les bébés par exemple), et ayez votre propre linge de toilette.
Faciliter la cicatrisation. Utilisez au plus vite un traitement antiviral, et évitez autant que possible de gratter les lésions. Le maquillage est à proscrire : il risque de provoquer une macération de la plaie.
Prévenir les récidives. Apprenez à reconnaître les signes qui chez vous annoncent une crise afin de la traiter au plus tôt. Si par exemple le soleil est pour vous un facteur déclenchant, utilisez un stick photoprotecteur. Enfin, tentez d’agir au niveau des facteurs déclenchants les plus fréquents, en réduisant le stress et la fatigue.
-
En cas d’herpès facial (lèvre, bouche, nez, yeux)
Bien suivre son traitement. Evitez de tenter de vous soigner vous- même et consultez au plus vite : en matière d’herpès, plus le traitement débute tôt et mieux c’est. Ensuite respectez bien les doses et les durées de prescription.
Eviter les contaminations. Abstenez-vous de tout rapport sexuel lors des poussées d’herpès. Et même en dehors des crises, ayez recours à un préservatif, autant que possible. Surtout, le traitement et les mesures de prévention doivent être poursuivis jusqu’à cicatrisation complète et même les 5 jours suivants.
Respecter des règles d’hygiène très strictes. Lavez toujours soigneusement les parties touchées avec de l’eau et du savon. Après chaque contact avec une lésion, il faut impérativement bien se laver les mains. Et surtout n’échangez pas votre linge de toilette !
Activer la cicatrisation. Seul l’air sec permet de bien cicatriser. Les pansements, ainsi que le port de vêtements trop serrés ou de sous- vêtements synthétiques sont donc à bannir. Enfin ne grattez pas les lésions ni les croûtes…
Une erreur à éviter : l’automédication
Quand on connaît bien sa maladie, il est possible de s’enquérir d’urgence de pommades antivirales en vente libre en pharmacie. Mais l’idéal reste tout de même de consulter Surtout, ce qu’il faut éviter, c’est d’appliquer sur les plaies de l’alcool, de l’éosine ou des crèmes à base de corticoïdes, qui provoquent une « flambée » du virus !
Comment est faite la prise en charge de la maladie chez ces patients atteints d’herpès génital?
8 personnes sur 10 ont consulté un médecin à cause de la gêne et de la douleur. Ces mêmes personnes se sentaient pas assez informés sur ce qui leur arrivait. Le médecin généraliste, médecin traitant reste de loin le premier interlocuteur.
Au-delà d’une demande de prise en charge de leurs symptômes et d’un traitement pour les soulager, les patients recherchent aussi de l’information sur la maladie.
Cependant si la transmission est une préoccupation fréquente, la prise en compte du risque de transmission n’est pas traduite dans les comportements dans la vie de tous les jours. En effet, la moitié des patients déclarent ne jamais utiliser de préservatifs au moment des crises, moment de la contagion maximale, et près des 3/4 en dehors des crises.
En conclusion, l’herpès mérite de bénéficier d’une information plus large auprès du public pour permettre de mieux l’identifier, de mieux vivre avec et de mieux le traiter. La recommandation de consulter son médecin traitant doit être fortement soutenue pour permettre de poser ou d’éliminer le diagnostic et ainsi permettre une bonne prise en charge. Une meilleure connaissance des phases et des modes de transmission, et donc une prévention efficace sont les maîtres mots pour contrôler l’évolution de la maladie.
Source: Association Herpès
Mots clés recherchés:
#bouton de fievre dans le nez
bouton de fievre jambe
bouton de fievre oreille
bouton de fievre sur la joue
bouton de fievre visage